Savais-tu que la quantité totale de glucose (« sucre ») qui circule dans le sang d’un adulte moyen ne représente qu’environ 4 à 5 grammes? Ça équivaut à une glycémie normale à jeun d’à peu près 0,7 à 1 gramme par litre de sang. Ça représente environ 1 cuillère à thé de sucre.
L’insuline, produite par le pancréas, joue un rôle clé en régulant ce taux. Si ton taux de glucose est trop bas (hypoglycémie), ça entraîne un manque d’énergie et s’il est trop élevé (hyperglycémie), ça peut endommager tes organes. Lorsque tu consommes des aliments riches en glucides, comme du pain, du riz, des pâtes, des céréales ou même une banane, ton taux de glucose monte en flèche et l’insuline doit intervenir immédiatement pour le ramener à la normale. Cet équilibre est essentiel pour rester en bonne santé.
On dit que la résistance à l’insuline est un ennemi invisible à l’origine de la majorité des diverses maladies chroniques. Malgré sa prévalence, beaucoup de gens ne comprennent pas encore ce qu’est la résistance à l’insuline, comment elle se développe et pourquoi elle est importante.
Aujourd’hui, on tente de démystifier la résistance à l’insuline.
Qu’est-ce que l’insuline?
L’insuline est une hormone produite par le pancréas, un organe situé derrière ton estomac. Elle régule les quantités de nutriments circulant dans ton sang, son rôle principal étant de gérer les niveaux de sucre dans le sang (glucose).
Lorsque tu manges, ton corps décompose les glucides en glucose, qui entre dans ta circulation sanguine, augmentant ainsi les niveaux de sucre. Les cellules de ton pancréas détectent cette hausse et libèrent de l’insuline dans ton sang.
L’insuline voyage ensuite dans ta circulation sanguine, agissant comme une clé qui déverrouille tes cellules pour permettre au glucose d’être stocké ou utilisé comme source d’énergie. Ce processus aide à réguler les niveaux de sucre dans ton sang et prévient l’hyperglycémie, qui peut avoir des effets nocifs sur ta santé.
En plus de réguler la glycémie, l’insuline joue également un rôle clé dans le métabolisme des graisses et des protéines. L’insuline dirige le glucose vers les cellules. Lorsque ce système fonctionne bien, ton taux de sucre reste dans une plage saine et ton corps fonctionne de façon optimale. Sans insuline, ou si celle-ci cesse de fonctionner efficacement, le glucose reste dans ton sang, ce qui entraîne des pics dangereux de sucre.
Qu’est-ce que la résistance à l’insuline?
La résistance à l’insuline survient lorsque tes cellules cessent de répondre efficacement à l’insuline. C’est comme si les serrures de tes cellules devenaient rouillées, alors la clé de l’insuline ne fonctionne plus aussi bien, alors le glucose a de la difficulté à entrer.
En conséquence, ton pancréas se met à produire plus d’insuline pour compenser, entraînant des niveaux élevés d’insuline dans ton sang, une condition appelée hyperinsulinémie. Avec le temps, l’hyperinsulinémie peut fatiguer ton pancréas, le poussant à produire encore plus d’insuline alors que tes cellules deviennent de plus en plus résistantes.
Finalement, cette résistance entraîne une augmentation des niveaux d’insuline et de sucre dans ton sang. Si le sucre dans ton sang dépasse un certain seuil, ça peut conduire à un diagnostic de diabète de type 2, une maladie qui est principalement causée par la résistance à l’insuline.
La résistance à l’insuline est souvent une condition silencieuse. Tu pourrais ne pas remarquer de symptômes au départ, mais si elle n’est pas prise en charge, elle peut évoluer vers des problèmes de santé graves.
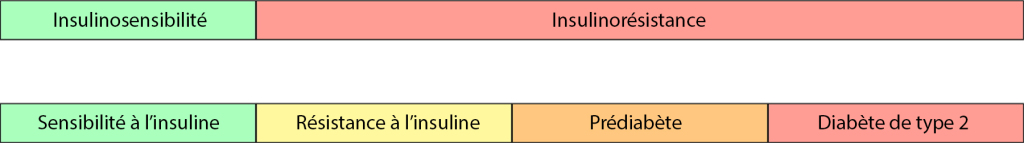
Résistance vs sensibilité
La résistance à l’insuline et la sensibilité à l’insuline sont deux côtés d’un même processus. Si tu es résistant à l’insuline, tu as une faible sensibilité à l’insuline, ce qui signifie que tes cellules ne répondent pas bien à l’insuline.
Inversement, si tu es sensible à l’insuline, tu as une faible résistance et tes cellules utilisent efficacement l’insuline pour absorber le glucose.
Résistance à l’insuline = mauvais pour ta santé.
Sensibilité à l’insuline = bon pour ta santé.
Pourquoi devient-on résistant à l’insuline?
Plusieurs facteurs contribuent à la résistance à l’insuline. La génétique peut influencer le risque, certaines personnes étant plus susceptibles de développer cette résistance.
L’obésité, surtout l’excès de graisse viscérale autour de ton abdomen, est un facteur majeur. Cette graisse abdominale nocive libère des hormones inflammatoires et des acides gras libres dans ton sang, ce qui perturbe la signalisation de l’insuline et empêche tes cellules de répondre correctement. La suralimentation, la prise de poids et l’obésité sont fortement associées à ce processus.
Un mode de vie sédentaire joue également un rôle. L’inactivité physique réduit la capacité de tes muscles à utiliser efficacement le glucose, contribuant à des niveaux de sucre plus élevés et à la résistance à l’insuline.
Une mauvaise alimentation est une autre coupable clé. Les régimes riches en glucides raffinés et sucre surchargent ton système de glucose. Des niveaux élevés de glucose dans ton sang sur une longue période peuvent entraîner une production excessive d’insuline, finissant par rendre tes cellules moins réceptives.
Le stress chronique augmente les niveaux de cortisol, ce qui peut élever le sucre dans ton sang et altérer la fonction de l’insuline.
Le vieillissement augmente également le risque de résistance à l’insuline, car tes cellules peuvent devenir moins sensibles à l’insuline avec le temps.
D’autres facteurs incluent l’inflammation chronique et le stress oxydatif, qui endommagent tes cellules et aggravent la résistance à l’insuline, ainsi que des perturbations dans ton microbiote intestinal, qui peuvent déclencher une inflammation et des problèmes métaboliques.
Bien que tout le monde puisse développer une résistance à l’insuline, elle est plus fréquente chez les personnes en surpoids ou obèses. Une personne en surplus de poids n’est pas nécessairement résistante à l’insuline, mais elle présente un risque accru de développer cette résistance.
La résistance à l’insuline est un problème silencieux. Les dommages se produisent graduellement, sans symptômes évidents. Beaucoup associent ses effets secondaires, comme la fatigue ou la prise de poids, à des changements normaux, liés à l’âge ou au vieillissement naturel.
Comment ton corps change-t-il lorsque tu deviens résistant à l’insuline?
Lorsque la résistance à l’insuline se développe, ton corps subit plusieurs changements.
Premièrement, ton pancréas travaille plus fort pour produire davantage d’insuline, tentant de surmonter la résistance. Ça peut entraîner des niveaux d’insuline anormalement élevés (hyperinsulinémie). Avec le temps, cette pression peut endommager ton pancréas, réduisant sa capacité à produire de l’insuline.
Deuxièmement, le stockage des graisses augmente. Des niveaux élevés d’insuline favorisent le stockage des graisses, en particulier la graisse viscérale autour de ton abdomen. Cette graisse n’est pas passive, car elle libère des substances chimiques inflammatoires qui aggravent la résistance à l’insuline.
Troisièmement, l’inflammation augmente. La résistance à l’insuline est liée à une inflammation chronique de faible intensité, qui endommage tes tissus et contribue à des maladies comme les maladies cardiaques et le diabète.
La résistance à l’insuline, le stockage de graisse et l’inflammation forment un cercle vicieux difficile à briser sans modifications significatives du style de vie.
Enfin, une insuline chroniquement élevée interfère également avec la leptine, une hormone qui régule l’appétit et la satiété, pouvant entraîner une « résistance à la leptine ». Cette résistance t’empêche d’accéder à tes réserves de graisse pour l’énergie, créant un effet de montagnes russes du sucre dans ton sang qui stimule ta faim.
Le rôle principal de la leptine est de signaler à ton cerveau que tu as assez de réserves d’énergie (graisses) et que tu n’as pas besoin de manger. Elle aide aussi à réguler l’utilisation des graisses stockées comme source d’énergie.
Qui est affecté par la résistance à l’insuline?
La résistance à l’insuline peut toucher n’importe qui. Les personnes obèses, en particulier celles avec de la graisse viscérale, sont particulièrement vulnérables en raison de son rôle dans la libération d’acides gras libres et d’hormones inflammatoires.
Les adultes plus âgés sont également plus susceptibles, car la sensibilité à l’insuline diminue avec l’âge.
Tu as aussi plus de chances de développer cette condition si tu es sédentaire, car l’inactivité réduit l’absorption de glucose par tes muscles.
Les régimes riches en aliments transformés et sucre augmentent encore ton risque à la résistance à l’insuline.
Plus il y a de glucides ingérés, plus les pics d’insuline sont fréquents, plus les cellules sont sollicitées par l’insuline, plus elles risquent de s’épuiser et de développer une résistance à l’insuline.
Quels sont les dangers de la résistance à l’insuline?
La résistance à l’insuline est un problème systémique. Ses effets sont étendus. Elle est une cause principale du diabète de type 2. Une résistance prolongée peut épuiser ton pancréas, entraînant une production insuffisante d’insuline et une hyperglycémie chronique.
Les maladies cardiovasculaires sont un autre risque majeur, car la résistance à l’insuline contribue à l’hypertension, à la dyslipidémie (triglycérides élevés, faible cholestérol HDL) et à l’inflammation, qui endommagent tous tes vaisseaux sanguins.
La stéatose hépatique non alcoolique (NAFLD ou « non-alcoholic fatty liver disease » en anglais) est liée à la résistance à l’insuline, car l’excès de glucose est converti en graisse qui s’accumule dans ton foie, provoquant inflammation et cicatrices.
L’inflammation chronique endommage tes tissus et tes organes, augmentant le risque de divers problèmes de santé. Les déséquilibres hormonaux, comme ceux du syndrome des ovaires polykystiques (SOPK or Polycystic ovary syndrome (PCOS) en anglais), sont aggravés, entraînant des symptômes tels que des règles irrégulières, une prise de poids et l’infertilité.
La résistance à l’insuline inclut aussi des facteurs de risque comme des triglycérides élevés, une hypertension, un excès de graisse abdominale, une glycémie élevée et un faible cholestérol HDL.
Finalement, la résistance à l’insuline peut jouer un rôle dans certains cancers, comme ceux du colon, de l’endomètre, du pancréas, des reins ou du sein.
Prévenir la résistance à l’insuline peut arrêter la progression vers ces conditions.
Quels sont les dangers d’avoir trop de glucose dans ton sang?
Un excès de glucose dans ton sang cause des dommages importants. Il endommage les parois de tes vaisseaux sanguins, augmentant le risque d’athérosclérose (plaques sur la paroi des artères), de crises cardiaques et d’accidents vasculaires cérébraux. Tes reins peuvent être surmenés en filtrant le glucose, menant à une insuffisance rénale. Un glucose élevé génère également un stress oxydatif via les radicaux libres, endommageant tes cellules et contribuant au vieillissement et à des conditions comme la rétinopathie diabétique dans tes yeux.
La résistance à l’insuline est-elle liée à l’athérosclérose?
Oui, la résistance à l’insuline est étroitement liée à l’athérosclérose, l’accumulation de plaque dans tes artères. L’inflammation chronique due à la résistance à l’insuline endommage les parois de tes vaisseaux sanguins, favorisant la formation de plaque. La dyslipidémie (triglycérides élevés et faible cholestérol HDL) promeut davantage l’athérosclérose. L’hypertension, provoquée par l’effet de l’insuline sur la rétention de sodium dans tes reins, sollicite tes vaisseaux sanguins, augmentant le risque de crises cardiaques et d’accidents vasculaires cérébraux.
Comment mesurer la résistance à l’insuline?
Plusieurs méthodes permettent d’évaluer la résistance à l’insuline. Le test A1C, effectué par une prise de sang, mesure ta glycémie moyenne sur 2 à 3 mois: en dessous de 5.7 %, tout est normal, entre 5.7 % et 6.4 % indique un prédiabète (souvent lié à la résistance à l’insuline), et 6.5 % ou plus diagnostique le diabète.
Le test de l’insuline à jeun mesure les niveaux d’insuline après un jeûne. Des niveaux élevés suggèrent une résistance. Le HOMA-IR (Homeostatic Model Assessment of Insulin Resistance) calcule ta sensibilité à l’insuline en utilisant les niveaux de glucose et d’insuline à jeun.
Finalement, le test de tolérance au glucose oral (OGTT) suit ta glycémie avant et après une boisson riche en glucose, révélant comment ton corps gère le glucose.
Quels sont les impacts des macronutriments sur le glucose et l’insuline?
La consommation de glucides, en particulier les sucres, les farines, les aliments transformés, les glucides raffinés (pain, pâtes, muffins, céréales à déjeuner, collations sucrées), les boissons ou aliments sucrés (boissons gazeuses, bonbons, desserts) et même certains fruits, augmente significativement les niveaux de glucose dans le sang. Toute élévation du glucose sanguin est potentiellement toxique, c’est pourquoi l’insuline intervient rapidement pour réguler ces fluctuations et gérer les pics rapides de sucre, dus à leur décomposition rapide en glucose.
Les protéines, présentes dans les viandes, les légumineuses, les noix, certains légumes ou les produits laitiers, provoquent également une hausse du glucose et de l’insuline, mais de manière plus modérée. Un excès de protéines stimule l’insuline, quoique moins intensément que les glucides. Les produits laitiers, comme le lait, ont un effet notable en raison de leur teneur en protéines et en lactose. Dans le cas des légumes, cet effet est atténué par les fibres, qui ralentissent la digestion.
Les graisses, qu’elles soient animales (comme celles de la viande ou du beurre) ou végétales (huile d’olive, huile de noix de coco), ont en revanche un impact minime sur le glucose et l’insuline à court terme. Ça en fait un choix intéressant pour gérer la résistance à l’insuline.
Comment prévenir ou inverser la résistance à l’insuline?
La résistance à l’insuline peut souvent être prévenue ou inversée grâce à des changements dans ton mode de vie. Une alimentation équilibrée riche en aliments entiers non transformés stabilise ta glycémie. Réduire les sucres ajoutés, surtout dans les boissons sucrées, est essentiel. Les régimes faibles en glucides, comme le régime cétogène, peuvent améliorer ta sensibilité à l’insuline, réduire l’inflammation et favoriser la perte de poids.
L’exercice régulier améliore ta sensibilité à l’insuline presque immédiatement. Perdre de la graisse abdominale renforce la fonction de l’insuline. Arrêter de fumer réduit la résistance causée par le tabac.
Le sommeil et la gestion du stress préviennent les perturbations hormonales qui aggravent cette résistance. Le jeûne intermittent est une autre façon d’améliorer ta sensibilité.
Résistance à l’insuline vs diabète
Tu peux avoir une résistance à l’insuline sans diabète si ton pancréas produit suffisamment d’insuline supplémentaire pour gérer le glucose. Dans le prédiabète, ta glycémie dépasse les niveaux normaux mais pas assez pour un diagnostic de diabète. Si ta résistance s’aggrave et que ton pancréas ne suit plus, le diabète de type 2 se développe.
Des choix simples pour contrer l’insulinorésistance et améliorer ta santé
Une étude de 2021 de l’Université de l’Alabama à Birmingham a révélé que près de 40 % des jeunes adultes (âgés de 18 à 44 ans) sans diabète présentaient une insulinorésistance.
La résistance à l’insuline est une condition complexe mais gérable. Elle alimente de nombreuses maladies chroniques, y compris le diabète de type 2 et les maladies cardiaques. En comprenant ses causes, ses effets et ses dangers, tu peux prendre des mesures proactives pour protéger ta santé. Que ce soit par l’alimentation, l’exercice, la perte de poids ou la réduction du stress, de petits changements peuvent prévenir et même inverser la résistance à l’insuline, prolongeant potentiellement ta vie et améliorant sa qualité.
Ta santé est entre tes mains, commence aujourd’hui!
Recherches et références
Thota S, Akbar A. Insulin. [Updated 2023 Jul 10]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK560688/
Insulin causes the following effects in the cells:
- Hepatic cells: Promotes glycogenesis, inhibits gluconeogenesis
- Adipocytes: Promotes lipogenesis, inhibits lipolysis
- Muscle cells: Promotes glycogenesis and protein synthesis. Inhibits protein catabolism
- Pancreatic beta cells: Inhibits glucagon release
- Brain cells: Involved in appetite regulation
Traduction libre:
L’insuline provoque les effets suivants dans les cellules :
- Cellules hépatiques (cellules du foie): Favorise la glycogénèse (synthèse de glycogène à partir du glucose), empêche la gluconéogenèse (production de glucose à partir de sources non glucidiques).
- Adipocytes (cellules graisseuses): Favorise la lipogenèse (synthèse des acides gras en triglycérides), empêche la lipolyse (dégradation des triglycérides en acides gras et glycérol).
- Cellules musculaires: Favorise la glycogénèse et la synthèse des protéines. Empêche le catabolisme (dégradation des molécules complexes en molécules plus simples pour produire de l’énergie).
- Cellules bêta pancréatiques: Empêche la libération de glucagon (hormone qui augmente la glycémie en stimulant la libération de glucose par le foie).
- Cellules cérébrales: Participe à la régulation de l’appétit.
Wilcox G. Insulin and insulin resistance. Clin Biochem Rev. 2005 May;26(2):19-39. PMID: 16278749; PMCID: PMC1204764. https://pmc.ncbi.nlm.nih.gov/articles/PMC1204764/
Instead, rapid globalisation, urbanisation and industrialisation have spawned epidemics of obesity, diabetes and their attendant co-morbidities, as physical inactivity and “convenience” foods unmask latent predisposing genetic traits. The biological mechanisms are intricate and complex and incompletely understood. However, taking a step back, we may need to consider the dramatic social changes of the past century with respect to physical activity, diet, work, socialisation and sleep patterns.
Tableau de l’évolution de la sensibilité à l’insuline et de la glycémie
| Stade | Sain | Résistance à l’insuline | Prédiabète | Diabète de type 2 |
| Sensibilité | Haute | Sensibilité décroissante | Résistance croissante | Résistance sévère |
| Niveaux d’insuline | Normaux | Plus élevés (hyperinsulinémie) | Toujours élevés mais en difficulté | Élevés mais insuffisants (Pancréas ne suit plus) |
| Glycémie (à jeun) | 70-99 mg/dL (3,9-5,5 mmol/L) | 70-99 mg/dL (3,9-5,5 mmol/L) | 100-125 mg/dL (5,6-6,9 mmol/L) | ≥126 mg/dL (≥7,0 mmol/L) |
| Glycémie (après repas) | <140 mg/dL (<7,8 mmol/L) | Normal grâce à la compensation | 140-199 mg/dL (7,8-11,0 mmol/L) | ≥200 mg/dL (≥11,1 mmol/L) |
| HbA1c | <5,7 % | <5,7 % | 5,7 %-6,4 % | ≥6,5 % |
| Symptômes | Aucun | Aucun (silencieux) | Symptômes légers ou absents | Soif, fatigue, etc. |
- Sain: Tout est normal – l’insuline fonctionne, ton sucre dans le sang est stable.
- Résistant à l’insuline: La résistance commence, mais la compensation la cache (sucre normal).
- Prédiabète: La résistance s’aggrave, ton sucre monte, ton pancréas lutte.
- Diabète: La résistance atteint son pic, ton pancréas échoue, ton sucre explose.


Laisser un commentaire